COVID-19: kaj že ve in česa še ne ve medicinska stroka
12. decembra 2019 se je v kitajski provinci Hubei pojavila nova infekcijska bolezen COVID-19 (angl. CoronaVirus Infectious Disease-19), ki je bila povezana z veliko ribjo tržnico v mestu Wuhan. Okužba se je hitro razširila po vsej Kitajski in kmalu dobila pandemične razsežnosti. Povzročitelj je novinec v skupini koronavirusov, imenovan SARS CoV-2 ( angl. Severe Acute Respiratory Syndrome Corona Virus tipa 2), ki je sorodnik nam že znanima koronavirusoma, ki povzročata bolezni SARS in MERS (angl. Middle East Respiratory Syndrome).
Slika 1: Koronavirus, Vir ECDC - European Centre for Disease Prevention and Control
Najverjetneje gre za zoonozo. To pomeni infekcijsko bolezen, ki se po naravni poti prenaša z živali-vretenčarjev na ljudi. Izvor novega virusa so netopirji, ki so poznani kot naravni gostitelji (rezervoarji) številnih različnih vrst koronavirusov, kar pomeni, da nam lahko v bodoče ponudijo še nova »presenečenja«.
Virus, ki povzroča COVID-19, poznamo. Njegovo prisotnost lahko z molekularno metodo PCR (angl. polymerase chane reaction) dokažemo v različnih kužninah dihal, najpogosteje iz brisa sluznice nosno-žrelnega področja. Mikrobiološko diagnostično metodo odkrivanja okužbe torej imamo, do neke mere poznamo načine prenosa okužbe, njen naravni potek, klinično sliko bolezni, če se razvije, njeno prognozo in smrtnost, žal pa nimamo na voljo nobenega zdravila niti cepiva, ki bi bila na temelju uveljavljenih postopkov kliničnih raziskav odobrena za zdravljenje oz. preprečevanje okužbe. Trenutno je v raziskovalnem postopku veliko »kandidatnih« zdravil in cepiv. Raziskave potekajo z astronomsko naglico, ni pa možno mimo temeljnih principov medicine, kot je »primum nil nocere« (lat. najprej ne škodovati).
Slika 2: Mikrobiološko testiranje Vir: Coronavirus: Testing to increase from Monday to meet rising demand, The Irish Time, 17.3. 2020
Trenutno najbolj dragocene izkušnje in podatki o COVID-19 prihajajo iz Kitajske (Zunyou Wu, glavni epidemiolog kitajskega Centra za preventivo in kontrolo bolezni – CDC). Gre za t.i. kapljično okužbo – prenos okužbe s kapljicami, ki med kašljanjem in kihanjem okuženega padejo na sluznice nosu, ust in oči oseb, ki so v njegovi bližini. Padejo pa tudi na površine okrog okuženega. Zato je za preprečevanje prenosa virusa poleg kapljične izolacije (odstojanje 1,5 metra itd.) potrebna tudi kontaktna izolacija (razkuževanje površin, umivanje rok itd.). Na Kitajskem je bilo največ prenosov okužbe znotraj družin. Prenosi v šolah niso bili tako problematični, saj so oblasti šole kmalu po izbruhu zaprle, kar že opažamo tudi pri nas. V Slovenijo je bil virus vnešen večinoma iz Italije, prvi sekundarni prenosi okužbe pa so nastali znotraj družin, družabnih stikov in v nekaterih delovnih kolektivih.
Količina virusa v nosu okuženega je večja kot v njegovem žrelu. Najbolj intenzivno se tam razmnožuje v začetku bolezni (prvih nekaj dni) in takrat so te osebe tudi najbolj kužne. Po sedmih dneh bolezni se začne količina virusa v nosno-žrelnem predelu zmanjševati in po 15 dneh je v nosu okuženega prisotna le še neznatna količina virusa, ki po 21 dneh pri večini okuženih izgine. Pri blagem in zmernem poteku bolezni se virus na sluznici razmnožuje od 7 do 12 dni, pri hudih oblikah bolezni pa tudi dlje. Izračuni na temelju opazovanj so pokazali, da ena oseba s COVID-19 v poprečju okuži 3 do 4 zdrave osebe. Število je odvisno predvsem od upoštevanja preventivnih ukrepov in od higienskega standarda posameznika. Virus se ne prenaša aerogeno. Našli pa so ga tudi v blatu, vendar niso ugotavljali t. i. fekalno-oralnih prenosov (blato-usta), ker se virus v blatu ne razmnožuje. Virusa pa niso zaznali v krvi, amnijski tekočini, popkovni krvi, v žrelu novorojenčkov ali v materinem mleku.
Virus se začne razmnoževati od 24 do 48 ur pred začetkom simptomov in znakov bolezni. Prenos okužbe od okuženih oseb, ki še niso zbolele, ali od tistih, ki jo prebolevajo brez simptomov in znakov bolezni, je možen, vendar prestavlja manjši delež vseh prenosov.
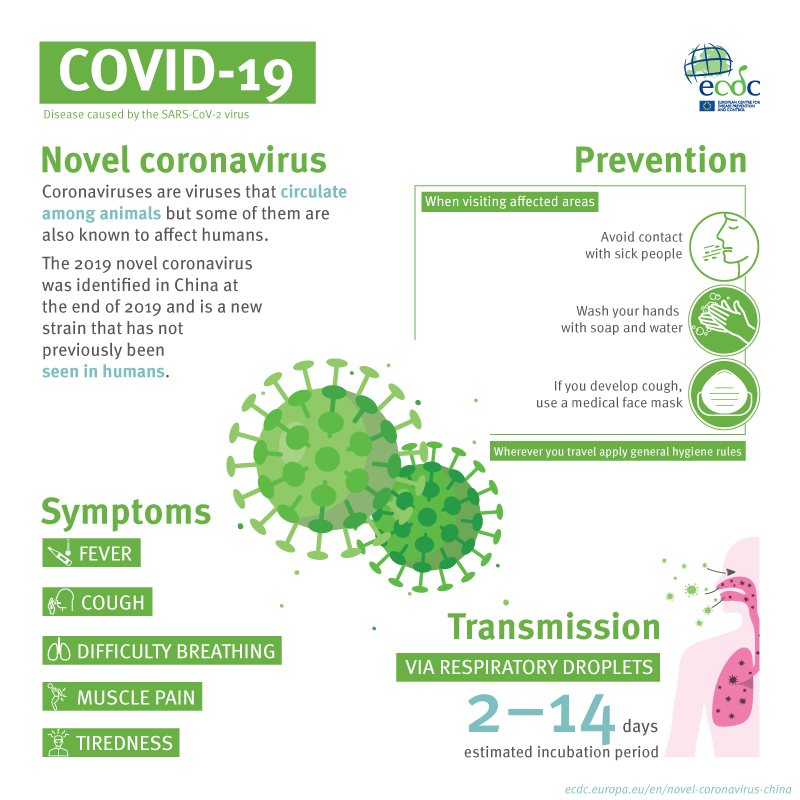
Slika 3: Bolezenski znaki. Vir ECDC - European Centre for Disease Prevention and Control
Naravni potek okužbe oz. bolezni poznamo. Inkubacija, to je čas, ki preteče od izpostavljenosti virusu do pojava prvih bolezenskih simptomov in znakov, traja od 2 do 14 dni (v poprečju 4 do 6 dni). Bolezen se lahko pojavi kadarkoli do 14 dne po izpostavitvi okuženemu. Testiranje v obdobju inkubacije lahko da povsem napačen izvid, saj npr. negativen izvid drugi dan po izpostavitvi okuženemu ne pomeni, da niste okuženi; npr. 13. dan po izpostavitvi bo izvid lahko pozitiven. Zato za okužbi izpostavljeno osebo velja 14 dnevna karantena.
Žal ni nobenih specifičnih simptomov in znakov, po katerih bi COVID-19 lahko razlikovali od ostalih virusnih okužb dihal, kot je npr. gripa. Bolezen lahko nastane počasi (subakutno) ali hitro (akutno). Pomebno pa je opozoriti, da v začetnem obdobju izbruha COVID-19 stroka ni bila tako pozorna na samoopazovanja zbolelih glede pojavljanja določenih simptomov in zakov, kar je kasneje popravila. Bolezen namreč lahko začne zgolj z bolečinami v mišicah in sklepih (v do 30 %), utrujenostjo, slabim počutjem ali »praskanjem« v žrelu, v 5% celo z drisko; najpogostejša bolezenska znaka pa sta (lahko le blago) zvišana telesna temperatura (> 90 %) in suh kašelj (60 %), ki ju kot znak začetka COVID-19 navajamo že od samega začetka pandemije. S pojavom težkega dihanja bolezen preide v »nevarno fazo« in takrat je nujno potrebno poklicati osebnega zdravnika (ali dežurnega), da oceni, ali bolnik potrebuje pregled ter posledično testiranje in napotitev v bolnišnico. Lahko gre seveda tudi za okužbo dihal, ki jo povzročajo drugi mikroorganizmi. Družinski zdravniki se običajno pri svoji oceni stanja bolnika opirajo na točkovalni sistem CRB-65. Pri COVID-19 pa je ob kriterijih v tem točkovanju potrebno posebej upoštevati tudi morebitno prisotnost pridruženih bolezni, zlasti povišan krvni tlak, pa tudi sladkorno bolezen, bolezni srca in ožilja, kronične pljučne in ledvične bolezni ter morebitna stanja, ki povzročajo imunsko oslabelost bolnika.
Pri 80 % zbolelih bolezen poteka blago do zmerno, v 15 % je bolezen huda in pri 5 % kritična. Pri kritičnih bolnikih je smrtnost blizu 50 %. Pri 10 do 15 % oseb z blago in zmerno prizadetostjo bolezen lahko napreduje v hujšo obliko, 15 do 20 % hudo bolnih pa lahko postane kritično bolnih. Pri tistih z blagim potekom bolezni simptomi in znaki izvenijo v poprečju v dveh tednih, hudi primeri in preživeli kritično bolni bolniki pa so se pozdravili v treh do šestih tednih. Vsi umrli bolniki so preminili v obdobju 2 do 8 tednov po začetku bolezni. Brezsimptomnih okužb je najverjetneje manj kot 1 %, natančnejša ocena pa bo možna tedaj, ko bomo imeli na voljo t. i. serološke teste – ko bomo lahko v krvi ugotavljali prisotnost specifičnih protiteles proti virusu (sedaj z metodo PCR neposredno dokazujemo virusni genom). Pri treh četrtinah oseb, ki jih diagnosticiramo v brezsimptomnem obdobju, okužba napreduje do bolezni. Otroci imajo blažji potek bolezni in ne spadajo v tvegano skupino (z izjemo otrok z npr. imunskimi pomanjkljivostmi).
V obsežni kitajski raziskavi 44.672 bolnikov (Zhang in sod. China CDC Weekly Rep) so največ oseb, okuženih z novim koronavirusom, diagnosticiranih v starostnem obdobju med 50-59 let (24 %), sledita dekadi 60-69 let (19%) in 40-49 let (19%), 17% jih je bilo starih med 30-39 let, po 8% jih je bilo v dekadah 70-79 let in 20-29 let, medtem ko je bila pri starejših od 80 let bolezen diagnosticirana v 4 %, pri mlajših od 20 let pa pri 3 %. Stopnja umrljivosti pri obolelih (angl. case fatality rate) je bila največja v starosti nad 80 let (22 %), pri 70-79 letnih je bila v poprečju 13 %, pri 60-69 letnih 5 %, pri 40-49 letnih 2 %, v starostnem obdobju 30-39 let je bila manj kot pri 1 % oseb, pri mlajših od 30 let so beležili še manj smrtnih primerov, pri najstnikih in otročičih pa jih ni bilo zaznati. V drugi raziskavi (Ralph S Baric, University of North Carolina, ZDA) je bila smrtnost nižja: v starosti nad 80 let 14,8 %, 70-79 let 8 %, 60-69 let 3,6 %, 50-59 let 1,3 %, 40-49 let 0,4 %, 0,2 % pri mlajših od 40 let, pri mlajših od 14 let pa smrtnih primerov ni bilo. Glede na omenjane podatke torej nedvomno gre za infekcijsko bolezen, katere potek in prognoza sta povezani s starostjo bolnika (angl. age-related disease). Rezultati raziskav so tudi potrdili, da je bila smrtnost bolnikov s COVID-19 odvisna od organizacije zdravstva in usposobljenosti zdravstvenih delavcev v določeni državi. Najpogosteje se omenja zgornja meja 3,5 %, kar je 35-krat več kot je smrtnost gripe (0,1 %).
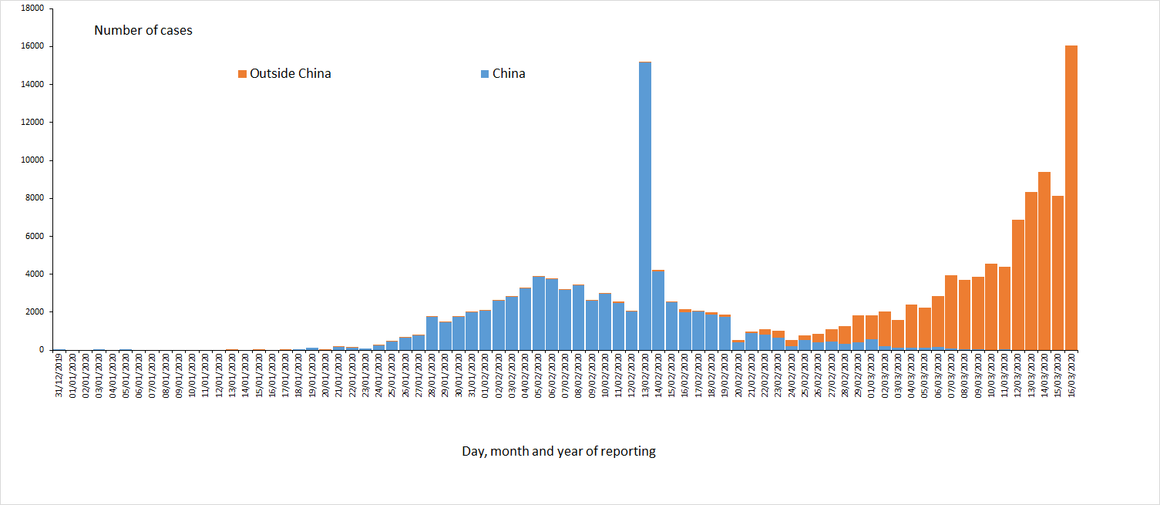
Slika 4: Število primerov COVID-19 do 16.3. Vir ECDC - European Centre for Disease Prevention and Control
Precej kratko obdobje poznavanja COVID-19 pa je že razkrilo tudi njene nemedicinske posledice – stigmatizacijo okuženih. Glede odnosa celotne družbe do oseb, ki imajo COVID-19 in tistih, ki so bolezen prebolele, zato predlagamo podoben pristop kot do oseb, ki živijo s HIV. Ne bojte se tistih oseb s HIV, ki vedo za svojo bolezen in o njej govorijo, bojte se tistih, ki tega ne vedo. Če to prevedemo v novi koronavirus: osebe, ki jih diagnosticiramo, predstavljajo zaradi posledičnih zaščitnih ukrepov neprimerno manjšo nevarnost za širjenje okužbe kot osebe, ki ne vedo za svojo okužbo in se sprehajajo med nami. V trenutni epidemični situaciji v Sloveniji velja, da je vsaka oseba potencialno vir okužbe, zato je najpomembnejša samozaščita. Stigma in diskriminacija sta povsem odveč! Stigma je največji sovražnik javnega zdravja. Namesto trošenja energije za stigmo jo raje uporabimo za lastne zaščitne ukrepe. Iz zapisa je tudi povsem jasno, kdo v družbi naj ima prednost pri zdravniški obravnavi. Le tako bomo v Sloveniji lahko kar najbolj zmanjšali smrtnost te nevarne in še dokaj neznane infekcijske bolezni. Bodimo previdni vsi, vključno z zdravstvenimi delavci in strokovnjaki: o virusu se šele učimo, ne samo, da nimamo imunosti, manka nam tudi znanja!
Prof. dr. Janez Tomažič, dr. med.
Klinika za infekcijske bolezni in vročinska stanja UKC Ljubljana
UL Medicinska fakulteta

Prof. dr. Tatjana Avšič Zupanc
Inštitut za mikrobiologijo in imunologijo
UL Medicinska fakulteta

Prispevek je bil objavljen v časopisu DELO, dne 16.3. 2020